-InfecûÏûçes bacterianasô ã sûÈo comuns as infecûÏûçes nas glûÂndulas da pûÀlpebra, a foliculite (infecûÏûçes dos folûÙculos pilosos), carbû¤nculos (infecûÏûçes profundas da pele e do tecido logo abaixo dela) e infecûÏûçes em torno das unhas. Os tecidos afetados ficam geralmente inchados, vermelhor, doloridos e com temperatura mais alta. VûÀrios micro-organismos diferentes pode causar infecûÏûçes, sendo os mais comuns as bactûˋriasô Staphylococcus.
Com controle da taxa glicûˆmica e uso correto dos antibiû°ticos, ûˋ possûÙvel debelar as infecûÏûçes. Ainda assim, as pessoas com diabetes tûˆm mais infecûÏûçes bacterianas do que outras. Essa chance pode ser reduzida com bons cuidados da pele e muita atenûÏûÈo na hora de fazer pedicure e manicure.
-InfecûÏûçes fû¤ngicasô ã o causador mais comum ûˋ o fungo Candida albicans, do tipo levedura. Ele pode criar erupûÏûçes cutûÂneas com comichûÈo em ûÀreas û¤midas, geralmente vermelhas e rodeadas por bolhas minû¤sculas.
Estas infecûÏûçes ocorrem frequentemente nas dobras quentes e û¤midas da pele. As ûÀreas problemûÀticas estûÈo sob os seios, ao redor das unhas, entre os dedos das mûÈos e pûˋs, nos cantos da boca, sob o prepû¤cio (em homens nûÈo circuncidados), nas axilas e na virilha.
Pûˋ de atleta, micose e infecûÏûçes vaginais tambûˋm estûÈo nessa lista, que merece atenûÏûÈo e uma consulta ao mûˋdico.

-Coceira localizadaô ã ela pode ser causada por uma infecûÏûÈo por fungos, pele seca ou mûÀ circulaûÏûÈo. Quando a causa ûˋ mûÀ circulaûÏûÈo, ûˋ comum que a coceira apareûÏa nos membros inferiores. NûÈo exagere na quantidade de banhos, especialmente em regiûçes de baixa umidade, use sabûÈo neutro com hidratante e aplique creme para a pele apû°s o banho.
-Dermatopatia diabûˋticaô – pequenas atrofias na pele. Com coloraûÏûÈo acastanhada ou marrom, a condiûÏûÈo acomete, principalmente, as pernas. As manchas aparecem primeiro na regiûÈo anterior da pele, com 1,2 a 3cm, deprimidas e escuras. As manchas tambûˋm sûÈo causadas pela esclerose sofrida nos vasos sanguûÙneos. SûÈo facilmente confundidas com manchas de idade. NûÈo hûÀ tratamento especûÙfico, e geralmente ele nûÈo ûˋ necessûÀrio.
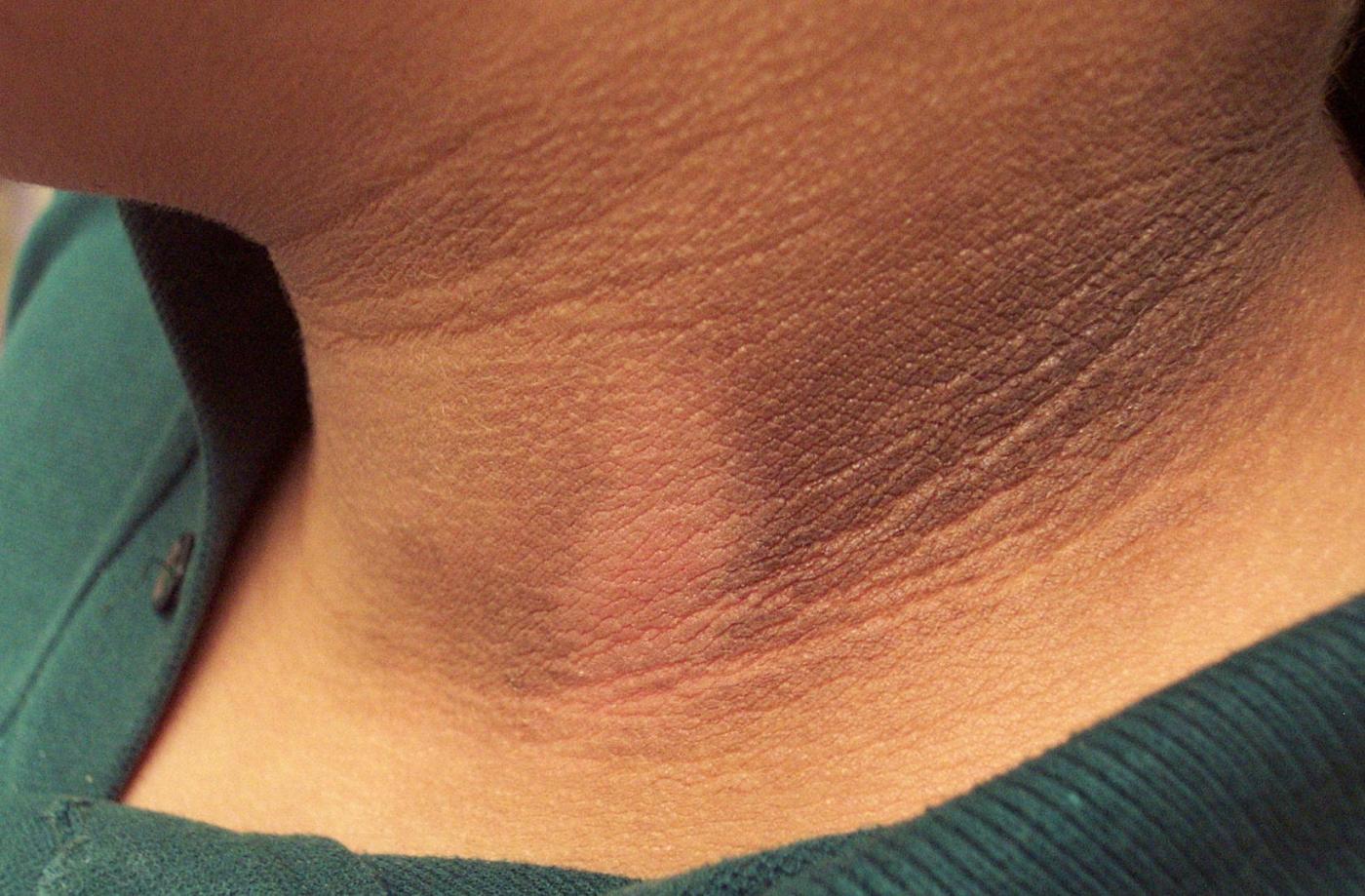
– Acantose nigricans:ô acomete exclusivamente pacientes diabûˋticos, e pode ser um sinal de que hûÀ resistûˆncia û insulina. Caracteriza-se por manchas escuras nas ûÀreas de dobras, como axilas, virilha e pescoûÏo. û mais frequente em pessoas com obesidade, por isso, parte importante do tratamento corresponde û perda de peso e atividade fûÙsica. Algumas medicaûÏûçes para o diabetes, como a metformina, podem ajudar.

-Necrobiose lipoûÙdica (NLD):ô doenûÏa em que hûÀ degeneraûÏûÈo do colûÀgeno e acû¤mulo de gordura na pele. Nem todos os diabûˋticos tûˆm esse problema, mas ela ûˋ exclusiva de quem tem diabetes. A causa da NLD sûÈo alteraûÏûçes nos vasos sanguûÙneos, e ela causa manchas semelhantes û da dermatopatia diabûˋtica, mas sûÈo maiores, mais profundas e em menor quantidade.
A necrobiose lipoûÙdica comeûÏa com uma ûÀrea em relevo, sem formato definido, com coloraûÏûÈo avermelhada. Depois de um tempo, ela se parece com uma cicatriz lisa, com uma borda violeta. Os vasos sanguûÙneos podem ficar mais aparentes. Em alguns casos, provoca coceira; e o lugar atingido pode ficar suscetûÙvel a feridas, o que exige tratamento. A NLD ûˋ muito rara e atinge com mais frequûˆncia mulheres adultas.

-Xantelasmas:ô pequenos nû°dulos esbranquiûÏados ou amarelados que podem aparecer em articulaûÏûçes, pûÀlpebras, joelhos e cotovelos. Cada nû°dulo tem um halo avermelhado que pode coûÏar. Este problema ûˋ mais comum entre homens com diabetes Tipo 1, alto nûÙvel de colesterol e triglicûˋrides no sangue. Uma vez que o controle do diabetes ûˋ feito da forma correta, esses nû°dulos tendem a desaparecer.
-ReaûÏûçes alûˋrgicas:ô o tratamento com insulina e medicamentos especûÙficos para diabetes pode causar reaûÏûçes alûˋrgicas na pele. Fique atento a erupûÏûçes, depressûçes e nû°dulos nos locais de injeûÏûÈo da insulina, principalmente, e avise seu mûˋdico.
-Bolhas associadas ao diabetes: ûˋ uma condiûÏûÈo bem rara, mas as bolhas podem aparecer atrûÀs dos dedos das mûÈos e pûˋs; e algumas vezes nas pernas e braûÏos. O aspecto ûˋ semelhante ao de bolhas causadas por queimaduras e sûÈo mais frequentes em pessoas com neuropatia diabûˋtica ã saiba mais em Danos Neurolû°gicos. Geralmente nûÈo causam dor e somem sozinhas. O û¤nico tratamento ûˋ fazer um bom controle glicûˆmico.

Esclerose digital:ô pessoas com diabetes podem desenvolver uma pele mais grossa nas costas das mûÈos, dedos dos pûˋs e testa. As articulaûÏûçes dos dedos tambûˋm ficam mais rûÙgidas. Mais raramente, atingem joelhos, tornozelos e cotovelos. Cerca de um terûÏo das pessoas com diabetes Tipo 1 tûˆm a esclerose digital. O û¤nico tratamento ûˋ o gerenciamento do diabetes. Comece aprendendo as dicas das seûÏûçes Vida SaudûÀvel ã NutriûÏûÈo e Vida SaudûÀvel ã ExercûÙcios FûÙsicos.
– Granuloma anular disseminado:ô caracterizado por anûˋis ou arcos em relevo na pele, o granuloma anular aparece mais frequentemente nas extremidades, como orelhas e dedos. Elas podem ser avermelhadas, amarronzadas ou da cor da pele. Existem medicamentos para controlar essa condiûÏûÈo.

ô Cuidados com pele e dentes:
- Banhos quentes e demorados estûÈo fora de cogitaûÏûÈo. A desidrataûÏûÈo atinge a pele, que ûˋ o principal û°rgûÈo excretor do corpo. Os banhos devem ser rûÀpidos e em temperatura morna ou fria, para nûÈo ressecar ainda mais a pele. NûÈo usar bucha para evitar traumas;
- Embora a indû¤stria cosmûˋtica esteja comeûÏando a olhar com mais cuidado para os diabûˋticos, o mais importante continua sendoô controlar a glicemia;
- Usar hidratante uma vez ao dia ûˋ importante como uma prevenûÏûÈo. Ele deixa a pele mais resistente para driblar as alteraûÏûçes. E espalhar o creme ûˋ uma oportunidade de autoexame;
- Secar com cuidado a regiûÈo entre os dedos dos pûˋs, para evitar fungos e bactûˋrias e inspecionar os dedos e sola ao menos uma vez por semana, para garantir que nûÈo hûÀ fissuras, machucados ou infecûÏûçes;
- Preferir calûÏados confortûÀveis e nûÈo deixar cantos pontiagudos ao cortar as unhas;
- Muito cuidado ao fazer as unhas das mûÈos e pûˋs fora de casa. Quem tem diabetes estûÀ mais suscetûÙvel a infecûÏûçes na pele e deve procurar profissionais capacitados. Existem cursos especûÙficos para manicures que tûˆm clientes com diabetes;
- A depilaûÏûÈo sempre deve ser feita de maneira delicada. Se o mûˋtodo escolhido for a cera quente, o cuidado deve ser redobrado, dado o risco de queimaduras. A eletrû°lise sû° pode ser feita com indicaûÏûÈo mûˋdica e com o diabetes bem controlado;
- Sauna: no mûÀximo 10 minutos! E sempre meûÏa sua glicemia antes, porque o calor pode afetar a dinûÂmica.
- NûÈo espremer pelos encravados ou espinhas
Fonte:
Sociedade Brasileira de Diabetes